- 円錐角膜とは
- 円錐角膜の症状
- 円錐角膜の原因
- 円錐角膜の診断
- 円錐角膜の治療
- 当院の円錐角膜治療の特徴
- 円錐角膜のQ&A
- 角膜クロスリンキング
- 角膜クロスリンキングの手術方法
- 角膜クロスリンキングの安全性
- 角膜クロスリンキングの注意点
- 角膜クロスリンキングの適応
- 角膜クロスリンキング手術の流れ
- 角膜クロスリンキングの治療料金
円錐角膜とは
 円錐角膜は、角膜実質の脆弱性による角膜の菲薄化と前方突出を特徴とする進行性疾患です。10~20歳代前半で発症し、40代までに徐々に進行することが多いです。両眼性が多いですが、発症と進行時期が異なる場合もあり、診断時に片眼のみの場合があります。
円錐角膜は、角膜実質の脆弱性による角膜の菲薄化と前方突出を特徴とする進行性疾患です。10~20歳代前半で発症し、40代までに徐々に進行することが多いです。両眼性が多いですが、発症と進行時期が異なる場合もあり、診断時に片眼のみの場合があります。
進行により近視や不正乱視を来たし、矯正視力低下、ハードコンタクトレンズ装用時の痛みといった症状が現れます。強度の近視や乱視が合併しやすい傾向があります。
円錐角膜はレーシックなどレーザーで角膜を削って屈折を矯正する手術は禁忌です。角膜を削ってしまうと角膜の強度がさらに低下し、円錐角膜を進行させてしまいます。
有病率は報告によって異なるが、およそ数百人から数千人に1人と推測されています。
円錐角膜の症状
初期症状には、いつもよりまぶしく感じる、ものが二重に見える、光に過敏になるなどがあります。さらに進行して角膜の突出が強くなり、角膜に濁りが生じると視力低下やゆがみなどの症状が起こります。
進行により急性水腫が生じ、急激に視力が低下するケースがあります。これは角膜の内側面にあるバリア機能を持つデスメ膜が角膜の過度な伸展により裂け目ができ、眼内の前房水が急激に角膜の中に流入し、角膜実質浮腫を来す状態です。急性水腫は数週間から数ヵ月間で改善することが多いが、強い角膜混濁が残り、視力障害を来す場合には角膜移植の適応となります。
円錐角膜の原因
円錐角膜の病態は未だに完全に解明されていませんが、角膜実質コラーゲンの架橋構造の異常や細胞外マトリックスの分解酵素活性の亢進が関与していると考えられます。また、目に対する擦過や打撲などの機械的刺激も発症及び進行の一因となる可能性が示されています。
円錐角膜の診断
細隙灯顕微鏡検査や角膜形状検査を行います。細隙灯顕微鏡検査ではある程度突出が強くなってからでなければ判断がつかないため、初期の段階では角膜形状検査が重要になってきます。この検査で、角膜中央部や中央よりやや下方の角膜のカーブが急な場合は、円錐角膜と診断されます。
円錐角膜の診断
円錐角膜は、初期の段階では自覚症状が乏しく、通常の診察だけでは見逃されやすい疾患です。 そのため、当院では視力検査から精密検査までを総合的に評価し、診断を行っています。円錐角膜の診断として、視力検査、細隙灯顕微鏡、角膜形状解析検査が決め手になります。
1) 視力
裸眼視力、眼鏡矯正視力およびハードコンタクトレンズ矯正視力が重要であり、等価球面度数や乱視度数等も参考にして測定します。
円錐角膜では、視力検査の段階から次のような特徴が見られることがあります。
- 眼鏡で矯正しても視力が十分に出ない
- 視力が日によって変動する 乱視が強く、不規則である
- 何度眼鏡を作り直しても「見えにくさ」が残る
特に、 乱視度数が短期間で変化する場合や 矯正視力が低下している場合には、円錐角膜を疑います。
2) 細隙灯顕微鏡検査
細隙灯顕微鏡検査では、角膜の透明性や表面の状態を観察します。進行に従って角膜中央から下方の突出と菲薄化を認めますが、初期円錐角膜では、明らかな突出・瘢痕が見られないことも多く、細隙灯検査だけでは診断に至らないケースも少なくありません。
進行症例ではVogt’s Straie (角膜実質の線条)、Fleischer’s ring(角膜上皮のヘモジテリン沈着)、Munson徴候 (下方視時の下眼瞼の突出)、また、合併症として急性水腫 (デスメ膜の断裂による急激な角膜実質浮腫)が見られる場合もあります。
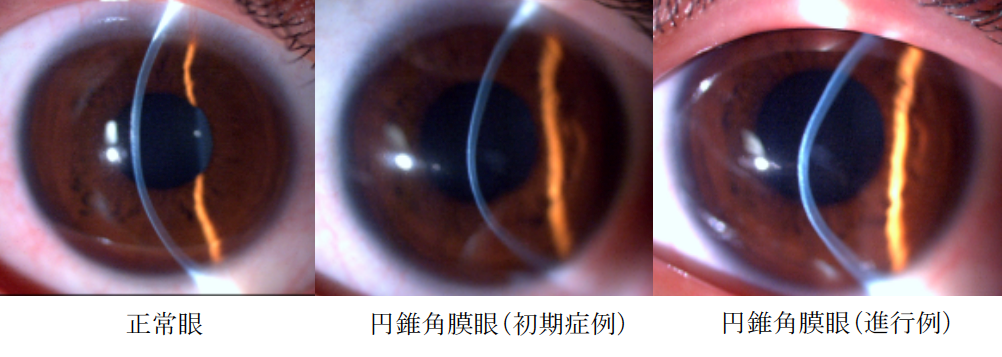
3) 角膜形状解析
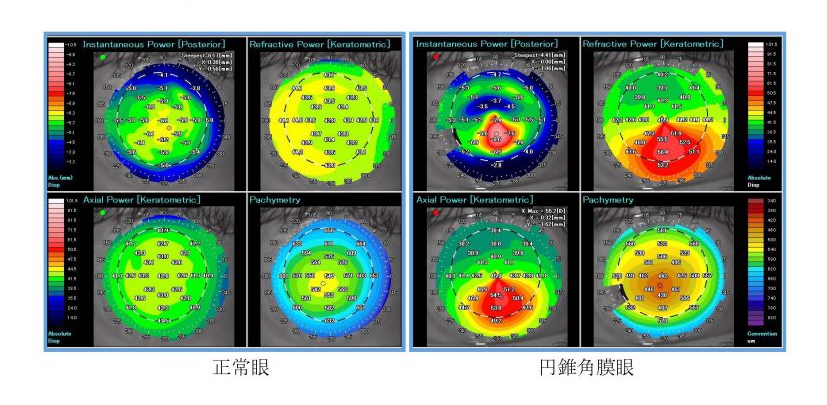
円錐角膜の診断で最も重要なのが、角膜形状検査(角膜トポグラフィー)です。
角膜形状解析は非接触・非侵襲で眼の屈折度数(近視・遠視・乱視)と角膜の曲率半径を測定し、等高線状にカラー地図で塗り分けて表示する検査です。細隙灯顕微鏡では異常所見を認めにくい初期円錐角膜症例も敏感に検出できます。
角膜中央部、あるいは中央よりやや下方のカーブが局所的に急峻になっている場合、円錐角膜と診断されます。また、角膜実質の菲薄化による角膜厚の減少も認められます。
円錐角膜の治療
円錐角膜の治療は10数年前まで眼鏡、コンタクトレンズ、角膜移植のみでしたが、近年角膜クロスリンキング、角膜内リング、有水晶体眼内レンズなども開発され、角膜形状解析による早期発見、角膜クロスリンキングによる進行予防、角膜実質内リング、有水晶体眼内レンズによる屈折矯正など、病期に応じた治療法を選択することで、患者さんの視機能の維持ならびに向上が実現可能になってきました。
眼鏡・コンタクトレンズ・強膜レンズによる視力矯正
円錐角膜の治療では、進行度や角膜形状、不正乱視の程度に応じて、適切な視力矯正方法を選択することが重要です。当院では、詳細な角膜評価を行い、患者さま一人ひとりの病状・生活背景に合わせた治療方針をご提案しています。
軽度の円錐角膜
軽度の円錐角膜では、角膜中心部の屈折異常や不正乱視が比較的軽度であるため、眼鏡やソフトコンタクトレンズで良好な視力が得られる場合があります。
この段階では、まず負担の少ない矯正方法を選択し、定期的な経過観察を行いながら、進行の有無を慎重に評価します。
中等度の円錐角膜
円錐角膜が進行すると、不正乱視が強くなり、眼鏡やソフトコンタクトレンズでは十分な視力が得られなくなることがあります。その場合には、ハードコンタクトレンズ(RGPレンズ)による矯正が有効です。
不正な角膜表面を滑らかなレンズ面で覆うことで、角膜形状の乱れを補正し、良好な視力を得ることが可能になります。近年では、円錐角膜専用に設計された特殊ハードレンズも開発され、従来よりも装用感や視力の安定性が向上しています。
重症の円錐角膜・ハードレンズが困難な場合
円錐角膜がさらに進行し、ハードコンタクトレンズの装用が困難痛みやズレ、脱落が生じやすい・視力が安定しないといった場合には、強膜レンズ(スクレラルレンズ)が有効な選択肢となります。
強膜レンズは、角膜には直接触れず、白目(強膜)にレンズを支持させる特殊なコンタクトレンズです。レンズと角膜の間に涙液の層を保つことで、不正な角膜形状をなだらかに補正し、非常に安定した視力を得ることができます。
強膜レンズの特徴
角膜への直接的な負担が少ない重度の不正乱視でも視力が安定しやすい
レンズのズレや脱落が起こりにくいドライアイを伴う症例にも適応可能
進行した円錐角膜や、従来のコンタクトレンズで満足な視力が得られなかった症例においても、視機能改善が期待できる
当院の対応体制
当院では、円錐角膜患者さまに対して、眼鏡、ソフトコンタクトレンズ、ハードコンタクトレンズ、円錐角膜専用特殊レンズ、強膜レンズまで、様々な視力矯正手段に対応可能です。
円錐角膜は「どのレンズを、どのタイミングで選択するか」が視機能と生活の質を大きく左右します。当院では、単に視力を出すだけでなく、装用感・安全性・長期的な角膜への影響を考慮しながら、無理のない治療を行っています。
角膜クロスリンキング
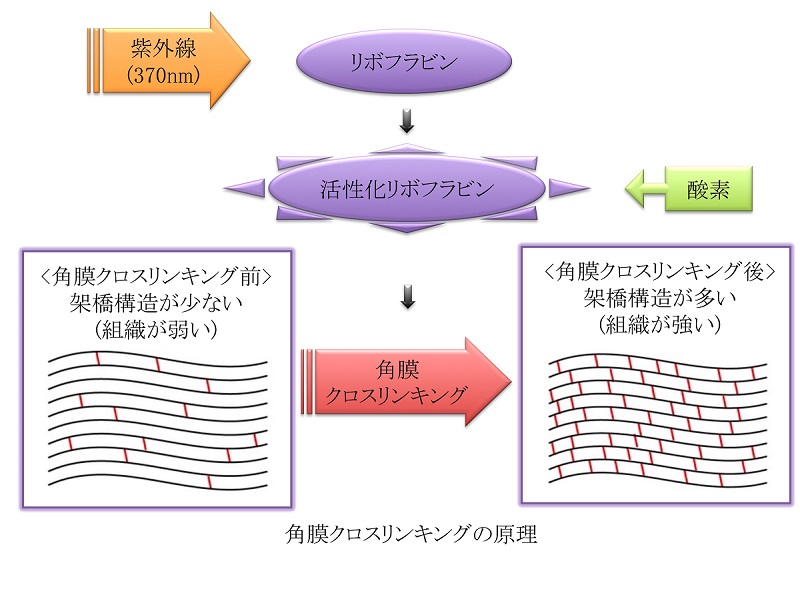
角膜クロスリンキングは、角膜を構成するコラーゲン線維の結びつきを強化して円錐角膜の進行を抑える治療法です。角膜にリボフラビン(ビタミンB2)の目薬を点眼しながら紫外線を照射します。これによって角膜を構成するコラーゲン線維が強力に結びついて、角膜が強化されます。
当院の円錐角膜治療の特徴
円錐角膜は、若年者の視力低下の原因として見逃されやすく、かつ専門的な診断と長期的な管理が必要な疾患です。当院では、最新の医学的知見と豊富な臨床経験をもとに、円錐角膜の早期発見から長期フォローまで一貫した診療を行っています。
- 角膜専門性に基づいた診療体制愛新覚羅院長は東京大学大学院医学系研究科にて、長年円錐角膜に関する臨床・基礎研究に従事し、角膜クロスリンキングに関する研究テーマで医学博士課程を修了しています。研究レベルで角膜の構造・病態を深く理解しているからこそ、わずかな角膜形状変化・初期円錐角膜・進行リスクの評価まで見逃さない診療が可能です。
- 早期発見を重視した精密検査円錐角膜は、自覚症状が出る前から角膜形状が変化しています。当院では、角膜形状解析・不正乱視の評価・左右差・進行度の詳細な判定を行い、「単なる乱視・視力低下」なのか、「円錐角膜の初期変化」なのかを明確に判断します。
- 進行度に応じたオーダーメイド視力矯正円錐角膜の治療は「一律」ではありません。当院では進行度に応じて、眼鏡・ソフトコンタクトレンズ・ハードコンタクトレンズ・特殊コンタクトレンズ・強膜レンズまで幅広く対応し、「最も無理のない、長く使える視力矯正」を提案します。
- 進行抑制を含めた長期視点の管理円錐角膜は進行性疾患です。そのため当院では、現在の見え方・将来の進行リスク・生活背景(年齢・学業・仕事)を総合的に考慮し、必要に応じて角膜クロスリンキングなど進行抑制治療の適応判断も行います。
- 「視力」だけでなく「生活の質(QOL)」を重視円錐角膜は勉強・仕事・運転・スポーツなど、日常生活に大きく影響します。当院では「どれくらい見えるか」だけでなく、「その視力で安心して生活できるか」を重視した診療を行っています。
- 長期フォローを前提とした安心の診療円錐角膜は一度診断して終わりの病気ではありません。当院では定期的な角膜評価・レンズの見直し・進行の早期察知を通じて、将来にわたって視機能を守る診療を行っています。
当院の円錐角膜診療が目指すもの「今の見え方」だけでなく、10年後、20年後も安心して見える目を守ること。研究と臨床の両面から角膜を見続けてきた眼科専門医として、円錐角膜と正しく向き合い、患者さま一人ひとりに最適な道を一緒に考えていきます。
円錐角膜のQ&A
円錐角膜とはどのような病気ですか?
円錐角膜は、角膜(黒目の表面)が徐々に薄くなり、前方に円錐状に突出して変形していく疾患です。角膜の形が不規則になることで・強い乱視・視力低下・見え方の歪みが生じます。
思春期〜20代に発症することが多く、若年者の視力低下の原因として重要な疾患です。
近視や乱視とは何が違うのですか?
通常の近視・乱視は眼鏡やコンタクトレンズで比較的きれいに矯正できるのが特徴です。一方、円錐角膜では・角膜が不規則に変形する・不正乱視が強くなるため、眼鏡やソフトコンタクトでは十分な視力が出なくなることがあります。
初期症状にはどんなものがありますか?
初期には自覚症状が乏しいことも多いですが、眼鏡を作り替えても見えにくい、乱視が急に強くなった、文字や光がにじんで見える、片眼だけ視力が悪いなどがみられることがあります。
若い方でこうした変化がある場合は、円錐角膜の検査が重要です。
円錐角膜は進行しますか?
はい、進行性の疾患です。特に10代〜20代では進行しやすい傾向があります。ただし、早期発見・適切な管理により進行を抑えることが可能です。また、40歳を過ぎてからは、進行が止まることが多いです。
円錐角膜は失明しますか?
円錐角膜そのものが直接失明を引き起こすことはまれです。しかし、進行して重度になると・視力矯正が困難・日常生活に大きな支障をきたす可能性があります。そのため、定期的な経過観察と進行を予防する治療が重要です。
治療にはどんな方法がありますか?
進行度に応じて治療法を選択します。
軽度〜中等度の症例は、眼鏡・ソフトコンタクトレンズ・ハードコンタクトレンズ・特殊コンタクトレンズ・強膜レンズ、進行抑制目的・角膜クロスリンキング(CXL)、重度の症例は強膜レンズ、角膜移植手術が挙げられます。
当院では、眼鏡〜コンタクトレンズ〜強膜レンズ〜角膜クロスリンキングまで、幅広く対応しています。
ハードコンタクトや強膜レンズは痛くありませんか?
初めは違和感を感じる方もいますが、適切なフィッティングを行えば多くの方が慣れて使用できます。特に強膜レンズは、角膜に直接触れない、装用感が良好、光学部が広いといった特徴があり、重度円錐角膜の方にも有効な選択肢です。
角膜クロスリンキングとは何ですか?
角膜クロスリンキング(CXL)は、角膜にリボフラビン(ビタミンB2)と紫外線を照射し、角膜を強化して進行を抑える治療です。視力を回復させる治療ではなく、進行を止める・遅らせることが目的です。
目をこすると悪化しますか?
はい。目をこする行為は円錐角膜の進行因子の一つと考えられています。アレルギー性結膜炎などがある場合は、かゆみを適切に治療し、目をこすらないことが重要です。
定期検診は必要ですか?
必須です。円錐角膜は進行のスピードや左右差に個人差があります。特に・10代〜20代・進行が確認されている場合は、定期的な角膜形状検査が重要です。
角膜クロスリンキング
角膜クロスリンキングは2003年にドイツで開発された治療法です。角膜の大部分を占めている角膜実質層は主にコラーゲン繊維でできています。この治療では長波長紫外線に対するリボフラビン(ビタミンB2)の感受性を利用して、角膜実質コラーゲン線維の架橋を増やし、強度をあげることによって、角膜形状を保持します。円錐角膜、レーシック後角膜拡張症、ペルーシド辺縁角膜変性などの進行性角膜変形疾患の進行を人工的に停止させるという新しいコンセプトの治療です。
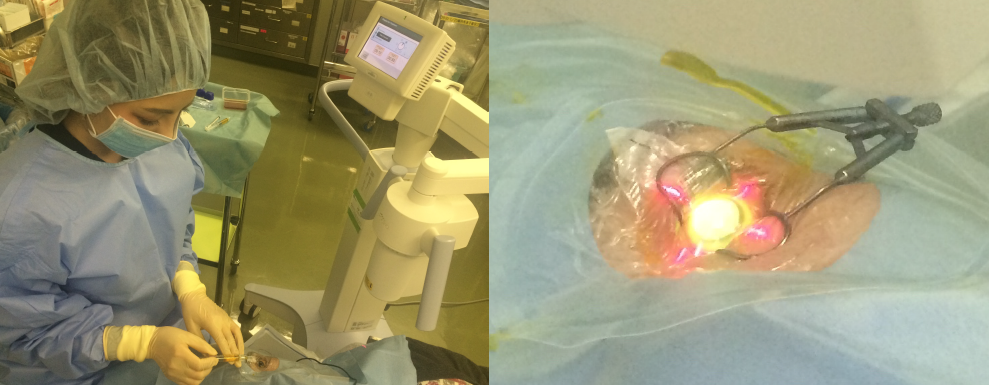
角膜クロスリンキングの手術方法
角膜クロスリンキングは現在までに世界中で20万眼以上行われており、有効性と安全性が確立されてきました。角膜クロスリンキングが広く普及してきたヨーロッパでは、角膜移植適応眼における円錐角膜眼の割合が半減したとも言われています。試薬と機械の進化により、標準法の欠点を改善させた改良法も開発され、角膜クロスリンキングの新たな可能性も期待されています。
1) 標準法(Dresden Protocol)
標準法の手順は以下通りになります。リボフランビンを角膜実質内に浸透させるためにバリア機能の強い角膜上皮を剥離する必要があることと、紫外線による角膜内皮障害を予防するために照射時の最薄部角膜厚が400μm以上であることが重要なポイントになります。
- 点眼麻酔を行います
- 角膜上皮を剥離します
- 等張性0.1%リボフラビン点眼液を30分間点眼します
- 角膜厚を測定します
- 400μm以上の場合:等張性0.1%リボフラビン点眼液を継続点眼します
400μm未満の場合:低張性0.1%リボフラビン点眼液を400μm以上になるまで頻回点眼します - 紫外線照射装置にて、370nmの紫外線を8mmの照射径、3mW/cm2の照射強度で30分間照射します(総エネルギー5.4J/cm2)
- 保護用コンタクトレンズを装着し、抗生剤を点眼します
2) 改良法
標準法の短所として、1時間以上に及ぶ手術時間の長さと、角膜上皮掻爬に伴う疼痛、易感染性、角膜ヘイズ、無菌性浸潤等の合併症が挙げられます。前者を改善させるために高出力を用いる短時間照射の方法(高速法)、後者を改善させるために角膜上皮を剥がない方法(経上皮法)が開発されました。
- 高速法(Accelerated CXL) 高速法は高出力を用いる短時間照射の方法です。現在複数のメーカーから高速法にも対応可能な第二世代のクロスリンキング機種が発売されており、当院で使用しているGlaukos 社のKXLは世界最短の2分40秒の照射時間で手術が可能です。高速法の効果は標準法とほぼ同様と報告されています。
- 経上皮法(Epithelium-on CXL、Transepithelial CXL) 経上皮法は角膜上皮を剥がない方法です。角膜上皮を剥ぐ代わりに、角膜上皮のバリアを破壊し、薬剤の浸透性を上げる添加物を含む強化リボフラビンを用い、リボフラビンを角膜実質内に浸透させます。経上皮法の効果は標準法よりやや低いが、上皮剥離に伴う合併症が起きないため、視力が良好な初期症例にも適します。また、角膜上皮の厚さを含む分、適応は標準法より広がり、かなり進行した症例も治療が行えます。当院では酸素ゴーグルやパルス照射を併用し、経上皮法の治療効果を最大化しています。
3) カスタム法(Customized CXL)
従来のCXLが「角膜全体に均一な照射」を行うのに対し、カスタム法では一人ひとりの角膜形状・進行部位に合わせて、紫外線照射を最適化する手法です。
角膜クロスリンキングの安全性
角膜クロスリンキング(CXL)は、円錐角膜の進行を抑制することを目的とした治療法であり、
欧米を中心に20年以上の臨床実績がある、安全性の確立した治療です。欧米をはじめとする多くの国で標準治療として採用、数万人規模の臨床データが蓄積、長期的に円錐角膜の進行を抑制する効果が証明されており、国際的に安全性と有効性が確立されています。
角膜を「削らない」治療角膜クロスリンキングは、レーシックなどの屈折矯正手術とは異なり、角膜を削ったり、形を変えたりする治療ではありません。あくまで「角膜そのものを強くし、進行を止める」ことを目的とした治療であり、
角膜構造を温存したまま行える点が安全性の大きな特徴です。
合併症・リスクについて
どの医療行為にも一定のリスクは存在しますが、角膜クロスリンキングにおける重篤な合併症は非常に稀です。起こりうる可能性のあるものとしては一時的な痛み・異物感角膜の一過性の混濁(ヘイズ)治療後数日間の視力低下などが挙げられますが、多くは時間の経過とともに改善します。重篤な感染や恒久的な視力低下は、適切な適応判断と管理のもとでは極めて稀とされています。
安全性を高めるために重要なこと
角膜クロスリンキングの安全性は、「どこで受けるか」「誰が診断・管理するか」によって大きく左右されます。
当院では、円錐角膜の専門家である愛新覚羅院長が精密な角膜形状検査による適応判断、角膜厚・進行度・年齢を総合的に評価し、不適応症例には無理に治療を行わない方針を徹底しています。
角膜クロスリンキングの注意点
角膜クロスリンキングは、円錐角膜の進行を抑制することを目的とした治療です。すなわち、「今の見え方を良くする治療」ではなく「将来の視機能を守るための治療」という位置づけになります。そのため当院では、
本当に必要な方に、適切なタイミングで、安全性を最優先に治療を提供することを大切にしています。
術後の症状について
手術後数日間は、以下のような症状がみられることがあります。
目がゴロゴロする・しみる感じがある・涙が出やすい・痛み・異物感
これらは、角膜表面の回復過程で起こる一時的な症状であり、多くの場合、時間の経過とともに改善します。
合併症・リスクについて
ごくまれではありますが、角膜の一時的な濁り(ヘイズ)、角膜内皮細胞の障害が起こる可能性があります。これらの合併症のリスクを最小限に抑えるため、当院では角膜厚・進行度・年齢・角膜状態を慎重に評価したうえで、適応を判断しています。
治療効果についての注意点
角膜クロスリンキングは、すべての円錐角膜の進行を完全に止める治療ではありません。治療を行っても、一部の症例では進行が続く場合がある追加治療や経過観察が必要になることがあるという点をご理解いただく必要があります。
視力の変化について角膜上皮を剥がして行う治療法(epithelium-off)では、術後、角膜上皮が再生するまで一時的に視力が低下します。視力がある程度回復するまでには、通常数週間程度かかります。
最終的な見え方が安定するまでには、さらに時間を要することもあります。
当院の角膜クロスリンキング治療の考え方
角膜クロスリンキングは、「今を変える治療」ではなく、「未来を守るための治療」です。当院では、治療のメリットだけでなく、限界や注意点も丁寧にご説明したうえで、患者さま一人ひとりにとって、最も納得できる選択を一緒に考えることを大切にしています。
角膜クロスリンキングの適応
適応
- 円錐角膜をはじめとする進行性角膜変形疾患で、現在進行している
- 角膜の厚さが規定値以上
不適応
- 円錐角膜の進行が止まっている
- 角膜の厚さが規定値以下
- 再発性上皮障害
- ヘルペス性角膜炎
- 妊娠・授乳中
角膜クロスリンキング手術の流れ
- カウンセリング 角膜クロスリンキングが適応となり、手術をご希望される方に医師がくわしくご説明し、ご質問にお答えします。その後、手術スケジュールを決定します。
- 手術 角膜クロスリンキングは局所麻酔下の日帰り手術になります。
手術日にご来院いただきます。
前述の方法で手術を行います。当院では円錐角膜の実際の状態に合わせて、上記の手術方法から最善の手術方法を提案させて頂きます。
手術時間について、標準法は約1時間、高速法と経上皮法を併用した手法では約15分になります。
手術後の注意事項
手術後の検診
手術翌日、1週間、1ヶ月、3ヶ月、6ヶ月に検診が必要です。その後、3ヶ月から半年ごとに定期的に通院していただき、進行の有無を確認します。
入浴・洗髪・洗顔
手術翌日の診察後から可能です。ただし、眼に水が入らないよう、十分にご注意ください。
スポーツ
1週間後から可能です。ただし、水泳など水中の競技や激しいスポーツは1ヶ月後からになります。
お仕事
翌日から可能です。痛みや視力の状態などによって、しばらくお仕事に支障が生じる可能性もあります。手術後の一時的な視力低下は徐々に回復していきますが、回復までに要する時間には個人差があります。
眼にゴミが入らないよう十分注意を
ただし人込みやホコリっぽい場所に行かれる場合、眼にゴミなどが入らないよう注意する必要があります。花粉ガード眼鏡などを着用するのも有効です。
角膜クロスリンキングの治療料金(税込)
角膜クロスリンキングは、欧米をはじめとする多くの国では、円錐角膜に対する標準治療として広く行われている治療法です。一方で、日本では新しい医療技術や「進行抑制・予防」を目的とした治療が 保険適用となるまでに時間を要することが少なくありません。角膜クロスリンキングもその一例であり、国際的な標準治療でありながら、日本では現時点では保険適用とならず、自費診療として提供されています。
角膜クロスリンキングは、決して「特別な治療」や「実験的な治療」ではなく、国際的には長期成績・安全性が確立された治療であることをご理解ください。
| 片眼の場合 | 180,000円 |
|---|---|
| 両眼の場合 | 360,000円 |

